2024 Auteur: Josephine Shorter | [email protected]. Laatst gewijzigd: 2023-12-16 21:47
Oorzaken, symptomen en complicaties van spataderen
Wat is spataderen?
Inhoud:
- Oorzaken van spataderen
- Symptomen van spataderen
Complicaties van spataderen
- Veneuze insufficiëntie
- Tromboflebitis
- Trofische zweer
- Trombo-embolie
- Risicofactoren
- Behandelingsmethoden
- Preventie van spataderen
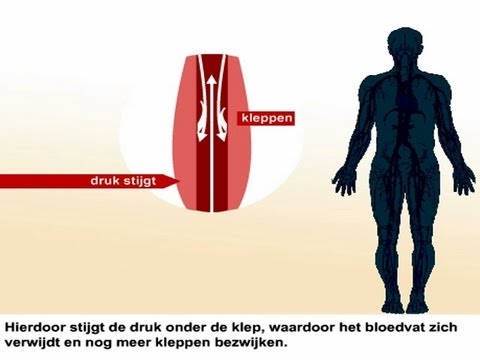
Spataderen zijn zwelling van perifere aderen onder de huid, meestal op het oppervlak van de spieren van de benen, de aderen zien eruit als gezwollen en zeer bochtige, blauwachtige kleur. Tegelijkertijd worden knooppunten gevormd en wordt het klepapparaat vernietigd. De uitstroom van bloed in de aderen kan niet op een standaard manier verlopen. Wanneer de klepkleppen sluiten, beginnen de problemen. Bloed kan niet bewegen zoals het hoort - opstijgend. De aderen staan onder druk door bloedstasis.
Wanneer het hoog wordt - hierdoor wordt het bloed naar buiten geduwd en strekt het teveel zich uit tot de wanden van de aderen, die aanvankelijk anders in dikte zijn. De vaten zijn uitgerekt. Hun randen worden tegen de huid gedrukt en worden zichtbaar. Hierdoor worden karakteristieke "spinnenwebben" (vasculaire netwerken) gevormd. Als het vat zichtbaar is door de laag van de epidermis, betekent dit dat het verzwakt is. Hoe dikker de nerven, hoe meer hun blauwe kleur opvalt. Er ontstaan knobbeltjes die duidelijk zichtbaar zijn op de benen.
Deze ziekte is al sinds de oudheid bekend. Archeologen kwamen de eerste verwijzingen naar dit onderwerp tegen in de teksten van de wetten op de geneeskunde die in de Byzantijnse staat werden opgesteld. In de handen van de Egyptische farao's waren elastische verbanden die helpen bij het voorkomen van ziekten. Specialisten in de geneeskunde - Hippocrates, Paracelsus en ook Avicenna - probeerden behandelingsmethoden te ontdekken.
Deze pathologie komt heel vaak voor. Elke vierde inwoner van de planeet lijdt eraan. Een van de belangrijkste ontwikkelingsfactoren is onvoldoende ontwikkeling van bindweefsel. Voor de ontwikkeling van spataderen zijn predisponerende voorwaarden noodzakelijk. Dit verklaart gedeeltelijk waarom er zoveel vrouwen onder de bezoekers van de fleboloog zijn. In hun lichaam is vooral de herstructurering van hormonen actief.
Het is erg belangrijk om tijdig voor de conditie van de aderen te zorgen. Ze veroorzaken veel angst, te beginnen met lelijke benen. Dit is een grote bedreiging voor de gezondheid en zelfs voor het leven. Wanneer deze ziekte een verwaarloosde toestand bereikt, beginnen de complicaties ervan. Als u zich ondertussen op tijd tot de artsen wendt, is het niet moeilijk om van de ziekte af te komen. Als u op tijd met de behandeling begint, is een operatie niet nodig. Dit is de beste manier om de aderen vanzelf te laten verdwijnen en weer normaal te maken.
Volgens statistieken lijdt 18–20 procent van de bevolking aan spataderen en bijna 50% van de patiënten in de beginfase vermoedt niet eens dat ze ernstig ziek zijn. Meestal lijden vrouwen aan deze ziekte.
Oorzaken van spataderen
De oorzaken van spataderen kunnen langdurig staan, zwaarlijvigheid, zwangerschap, langdurig dragen van kousen of sokken met strakke elastische banden zijn, evenals aangeboren zwakte van het bindweefsel. Het bovenstaande verwijst naar de belangrijkste oorzaken van de ontwikkeling van de ziekte.
Spataderen worden gevormd wanneer het bloed verkeerd door de aderen stroomt. Wetenschappers hebben de oorzaken van deze ziekte onderzocht, die niet inherent zijn aan andere levende soorten in de mate dat mensen eraan lijden. Onder de gevestigde redenen:
-
Rechtop lopen. Onderzoekers schrijven de ziekte toe aan de onderste ledematen door de overmatige druk die het lichaam erop uitoefent. De bloedkolom loopt door tot aan de hartspier. Degenen die veel tijd op de been zijn, lopen een bijzonder risico.
- Genetische aanleg. Bij de meeste mensen blijkt deze ziekte een factor te zijn die door ouders wordt overgedragen. De statistieken zijn in dit geval heel duidelijk: bij baby's van wie de ouders aan een dergelijke ziekte leden, neemt de kans op spataderen toe tot 70%. Maar dit risico kan worden vermeden als er geen begeleidende factoren worden gecreëerd. Erfelijke spataderen verschijnen vaak op zeer jonge leeftijd.
- De aard van het werk, standaard levensstijl. Veel moderne beroepen lopen een zeker risico met een gebrek aan mobiliteit. Flebologen stelden voor om de term "spataderen van de computer" te gebruiken.
-
Endocriene en hormonale stoornissen. Vanwege de kenmerken van het lichaam bij vrouwen worden periodes van hormonale verstoringen de oorzaak van bloedstagnatie. Voor hen zijn de gevaarlijkste periodes de puberteit, zwangerschap en tijd na de bevalling. De tijd dat de menopauze komt, is ook gevaarlijk. Deze geslachtscategorie van patiënten raadpleegt artsen 2-3 keer vaker. Er zijn niet genoeg hormonen in de organen van vrouwen die oestrogenen worden genoemd. In plaats daarvan overheerst het zogenaamde corpus luteum-hormoon. Er wordt aangenomen dat hij het is die een ontspannend effect op de spieren heeft. Dit bevordert spataderen.
- Obstakels in de uitstroom van bloed door de aderen. Ze ontstaan als een puur mechanische formatie - een bloedstolsel, baarmoeder, tumor.
- Stress en zenuwaandoeningen beïnvloeden de toestand van bloedvaten. Er zijn zenuwuiteinden in de aderwanden die ze elasticiteit geven. Met een toename van de druk erin, blootstelling aan gifstoffen, alcohol, verliest het lumen van de bloedvaten zijn toon en zet het uit.
- Arteriële fistels. Kan ontstaan door druk in het gebied van overloop van arteriële bloedcellen.
- De zogenaamde spierpomp bevindt zich in de kuitspieren en deze moeten constant worden geactiveerd. Het is erg belangrijk om uw gezondheid in de gaten te houden en aanhoudende ziekten - hoesten en toevallen - te vermijden.
De factoren die bijdragen aan de ontwikkeling van spataderen kunnen worden overwonnen door uw gezondheid te bewaken.
Symptomen van spataderen

Om het moment van het begin van de ziekte niet te missen, moet u de eerste symptomen van spataderen kennen en de tijd hebben om de nodige maatregelen te nemen.
De belangrijkste symptomen van spataderen zijn:
- Het verschijnen van pijn in de benen, een gevoel van warmte en soms branden in de aderen van de benen;
- Zwaar gevoel in de benen;
- 'S Avonds verschijnt zwelling op de benen;
- Krampen in de benen beginnen 's nachts;
- Verwijde aderen;
- De huid van het onderbeen wordt donker, zeehonden verschijnen, trofische ulcera zijn mogelijk.
U kunt ook de volgende symptomen van spataderen herkennen:
- Er zijn manifestaties die alleen het popliteale fossa-gebied bedekken, evenals het achteroppervlak van de benen. Bij een dikke huid, evenals bij overmatige beharing van de benen, lijkt het minder.
- Gemakkelijk voelbaar - de aangetaste aderen lijken verwrongen bij palpatie.
- Als de patiënt ligt en zijn benen optilt, verdwijnt het gaas en wordt het in rechtopstaande positie weer dikker.
- Er is een eigenaardige zwaarte in de benen, doffe pijn, convulsies. De patiënt klaagt vaak over een branderig gevoel. De manifestaties worden vooral 's avonds verergerd, of na een periode van langdurig staan.
- De voeten kunnen ook opzwellen, vooral in de weke delen. Ze worden ook aangetroffen bij de enkels, in de onderste delen van de schenen.
Dit zijn de belangrijkste symptomen van spataderen. Ze worden verergerd als de ziekte niet op tijd wordt behandeld. Trofische veranderingen verspreiden zich verder naar de huid van de benen en voeten. De epidermis wordt droog, blauw van kleur, zwelling treedt gemakkelijk op. Vanwege de progressie van spataderen worden het volgende waargenomen:
- Pigmentatie.
- Inductie (afdichtingen).
- Trofische zweren.
- Verminderde huidvoeding.
Als symptomen van spataderen van derden optreden, zoals koorts of zwakte, betekent dit dat de ziekte het stadium van complicaties is ingegaan. Er zijn nogal zeldzame symptomen zoals bloeden wanneer de knooppunten scheuren. Meestal komen ze 's nachts voor.
Complicaties van spataderen

Complicaties van spataderen nemen pijnlijke vormen aan. Ze zijn gemakkelijk te herkennen aan hun manifestaties:
- Acuut stadium van oppervlakkige veneuze tromboflebitis.
- Trofische zweer.
- Flebotrombose.
- Bloeden spataderen.
Acute tromboflebitis heeft de volgende verschillen:
- roodheid
- pijn
- merkbare afdichtingen volgens de locatie van de onderhuidse bloedvaten.
De resulterende bloedstolsels kunnen een gunstig verloop van het proces ingaan en vervolgens, tegen de achtergrond van de uitgevoerde behandeling, worden ze georganiseerd (ontkiemen met bindweefsel) en lossen ze vervolgens op. Dankzij dit begint het proces van de herkanalisatie van schepen. De opening kan ook volledig worden geblokkeerd. Hierdoor bestaat het risico van vernietiging en verharding van de aangetaste ader.
Met de progressie van de ziekte zijn er factoren die oplopende varicothrombophlebitis begeleiden. Na hem komt lebotrombose. Het bedekt het diepe aderstelsel, longembolie begint. Als u niet behandeld wilt worden, is occlusie van de vaten van de ledemaat mogelijk, wanneer de uitstroom van bloed stopt en gangreen begint.
Chronische veneuze insufficiëntie
Ontwikkeling doorloopt verschillende fasen. Aanvankelijke hemodynamische veranderingen worden als minimaal beschouwd, waardoor een horizontaal gerichte veno-veneuze reflux wordt gevormd. Tegelijkertijd beginnen de kleppen van de communicerende vaten te lijden aan insufficiëntie en de ziekte vangt de gebieden van de vena saphena op en verspreidt zich naar het diepste ervan.
Er zijn vier stadia die kenmerkend zijn voor chronische veneuze insufficiëntie:
- Nul, geen duidelijke klinische symptomen. Oedeem komt heel weinig tot uiting, evenals de zichtbare ectasie van oppervlakkige aderen.
- De eerste, gekenmerkt door merkbare spataderen van de onderste ledematen. Er zijn geen trofische aandoeningen.
- De tweede, met duidelijke adergroei. Kenmerkende knooppunten, een merkbaar stabiel oedemateus syndroom, gebieden met hyperpigmentatie, eczeemlaesies, trofische ulcera worden gevormd. Als een echografisch onderzoek wordt uitgevoerd, is het mogelijk om klepinsufficiëntie van vaten van verschillende soorten collectoren aan het licht te brengen - oppervlakkig en diep.
- De derde, waarin de bovenstaande symptomen worden aangevuld met een aanhoudend type trofische aandoeningen, die niet worden gedekt door conservatieve behandeling.
Chronische veneuze insufficiëntie heeft zijn eigen symptomen:
- jeuk
- pijn,
- nachtelijke krampen in de ledematen,
- zwelling
- stagnerende formaties in zachte weefsels,
- mogelijk zweren.
Deze pathologie wordt gekenmerkt door een bepaald pijnsyndroom - het wordt intenser wanneer de patiënt de onderste ledematen in een geforceerde positie plaatst, vanwege het gebruik van elastische compressie, lopen met een looppas. Er is een soort oedeem dat bewijst dat de diepe aderen zijn aangetast.
Als alleen de oppervlakkige vaten worden aangetast, is het mogelijk om voorbijgaande enkelpasta vast te stellen op basis van orthostase (verticale positie). De onderste ledematen verkeren in een staat van ongemak, daarom maakt chronische veneuze insufficiëntie het niet mogelijk om normale levensactiviteiten uit te voeren. Lichamelijke activiteit wordt merkbaar verminderd, patiënten ervaren spanning, emotionele instortingen, ongepaste gevoelens van angst.
Een verminderde prestatie leidt ook tot bepaalde gevolgen. Door hen lijden zelfrespect en sociale activiteit. Disadaptatie komt voor in de samenleving. Het is belangrijk om op tijd naar de geneeskunde te gaan, in het bijzonder - naar een fleboloog.
Tromboflebitis van oppervlakkige aderen

De essentie van de pathologie zit in de gevormde bloedstolsels die het lumen in de onderhuidse bloedvaten blokkeren. Tegelijkertijd ontwikkelt zich een ontsteking van de veneuze wand van het aseptische type. De viscositeit van het bloed neemt toe, de veneuze uitstroom wordt moeilijk.
De plaats van lokalisatie van de ziekte is vaak het onderste derde deel van de dij, mogelijk het bovenste derde deel van het onderbeen. In theorie wordt elk deel van het lichaam aangetast door deze ziekte. Vooral de grote vena saphena, samen met zijn zijrivieren (95%), wordt aan de ziekte blootgesteld. Klein - is goed voor slechts 5% van de gevallen.
Deskundigen stellen de ziekte gemakkelijk vast, omdat de klinische manifestaties van oppervlakkige veneuze tromboflebitis behoorlijk opvallend zijn. De klassieke symptomen zijn als volgt:
- hyperemie (roodheid) over de spatader,
- ernstige pijn
- de algemene gezondheidstoestand verandert niet significant (subfebrile toestand, zwakte),
- als u het aangetaste vat voelt, kunt u de verdichting van zachte weefsels bepalen,
- lokale hyperthermie.
Met de ontwikkeling van pathologie omvat het steeds meer aderen. 10% van dergelijke gevallen leidt tot schade aan de dichtstbijzijnde schepen. Er kan een longembolie ontstaan.
Diagnose van tromboflebitis van dit type wordt in verschillende fasen uitgevoerd:
- De exacte locatie van de top van de nieuwe trombus wordt bepaald.
- De lengte en kenmerken van pathologische veranderingen worden onthuld.
- Bepaling van het risico op het ontwikkelen van complicaties, levensbedreigend, met behulp van echografie van bloedvaten op basis van het in kaart brengen van de bloedstroom in kleur.
- Bepaling van trombose door visualisatie van de inferieure vena cava en iliacale vaten van echografisch onderzoek.
- Ongetrainde patiënten ondergaan radiopake flebografie.
- Een bloedtest, die in standaard gevallen wijst op een matige leukocytose, een toename van de bezinkingssnelheid van erytrocyten, een toename van de concentratie van fibrinogeen en een C-reactieve proteïnesoort.
- Het coagulogram verschuift naar hypercoagulatie.
Voor de behandeling van tromboflebitis van oppervlakkige aders is vertraging onaanvaardbaar. Bij de eerste karakteristieke tekens wenden ze zich onmiddellijk tot specialisten. Dit is een vasculaire pathologie in een acute vorm, het vereist ziekenhuisopname in een ziekenhuis met een spoedoperatie.
Poliklinische behandeling is toegestaan als de pathologie de grenzen van het scheenbeen niet heeft bereikt. Met conservatieve behandeling nemen ze hun toevlucht tot hulp:
- steroïdeloze ontstekingsremmers,
- anticoagulantia,
- angioprotectors,
- disaggregant.
Het is noodzakelijk om het optimale motorische regime te bepalen, de formule van de compressietherapie te berekenen. De operatie is alleen in bepaalde gevallen vereist - bijvoorbeeld bij een oplopend type tromboflebitis van de basisstam van de vena saphena, wanneer de top zich boven het middelste derde deel van de dij bevindt.
Trofische zweer
Het verschijnt als gevolg van een verwaarloosde vorm van de ziekte, met decompensatie van de veneuze uitstroom. Heeft bepaalde symptomen:

- De vorming van een trofische zweer is traag.
- De doorlaatbaarheid van de vaatwand neemt toe, het komt het gebied van de bloedbaan binnen, waar de erytrocyten afgebroken hemoglobine bevatten met hemosiderine, waardoor de dermis een onnatuurlijk donkere kleur krijgt, hyperpigmentatie verschijnt.
- Het proces vordert tot de vorming van een witachtige, gelakte afdichting, wat een toestand is die vóór de maagzweer bestaat.
Door de geringste verwonding bestaat het gevaar een maagzweer te ontwikkelen.
Met een tijdige behandeling wordt de misvorming snel gesloten. Als er geen mogelijkheid tot behandeling is, neemt de zweer geleidelijk toe, ontwikkelt zich perifocale ontsteking in het gebied van de weke delen. Er bestaat een risico op secundaire infectie, met de dreiging van purulent-septische complicaties van verschillende ernst.
Behandeling van trofische ulcera wordt voorafgegaan door de diagnose, die wordt gekenmerkt door de afwezigheid van problemen. De ziekte wordt in verschillende stadia geëlimineerd. Eerst is littekenvorming van het defect noodzakelijk en vervolgens wordt de operatie uitgevoerd.
De therapie is gericht op de eigenaardigheid van de fase van het ulceratieve proces. Tijdens het exsuderen wordt de wondsubstantie overvloedig gescheiden. Dit duidt op een ontstekingsreactie van de omliggende zachte weefsels, gelijktijdige bacteriële besmetting. De patiënt moet zich gedurende 14 dagen aan de halfbedrust houden. Er is ook een kuur met antibacteriële geneesmiddelen met een breed spectrum, niet-steroïde anti-inflammatoire geneesmiddelen.
Infusietherapie, aangevuld met antimycotica en nitroimidazolderivaten, kan worden voorgeschreven. Lokale behandeling is onvermijdelijk, met de verplichte dagelijkse twee - drie toiletten van het zwerende gebied met een antiseptische oplossing, en vervolgens wordt een verband aangebracht op een in water oplosbare osmotisch actieve zalf, een speciaal sorberende kompres, een elastisch verband.
Het is noodzakelijk om te gaan met het reinigen van het wondoppervlak. Als zich granulatieweefsel vormt, neemt de ernst van perifocale ontsteking af, dan is dit een signaal voor de volgende fase van herstel.
Er wordt een reeks activiteiten voorgeschreven, waarvan de taak is om de groei te activeren met de rijping van bindweefselelementen. De procedures van polyvalente venotonica, antioxidanten, gedeproteïneerde derivaten van bloedcellen van kalveren van de solcoseryl- en actovegin-serie, zinkhyaluronaat zullen hierbij helpen. Het is ook noodzakelijk om bestraling met laser en ultraviolet bloed te ondergaan. Dit zal de reologie verbeteren. Breng een elastisch kompres aan.
Tijdens epithelisatie is het noodzakelijk om het rijpende litteken te beschermen. Het mag niet worden blootgesteld aan externe mechanische schade. Dit wordt mogelijk gemaakt door medische compressiekousen of een elastische verbandprocedure voor zieke onderste ledematen. Het verloop van de flebotonica gaat door. Wanneer het defect volledig is gesloten met nieuw weefsel, begint het stadium van gecombineerde chirurgie bij afwezigheid van contra-indicaties.
Longembolie
Het is een acute blokkering van de pulmonale romp, evenals de takken van het arteriële systeem, die wordt weergegeven door de pulmonale circulatie door een trombus. Het wordt aangemaakt in de grote veneuze circulatie, maar ook in het rechterhart. De essentie van trombo-embolie is blokkering van het arteriële bed door een trombus. In de standaardversie migreert een trombus in de longslagader met zijn vertakkingen vanuit het systeem van diepe aders die bij bepaalde pathologieën door ziekte zijn aangetast.
Een ziekte zoals longembolie is een veelvoorkomende oorzaak van plotseling overlijden.
U kunt de risicofactoren noemen waardoor de ziekte verschijnt:
- Oncologische soorten ziekten.
- Chirurgische ingrepen uitgevoerd.
- Hartfalen aanvallen.
- Trombofilie.
- Onnodig lange bedrust.
Deze aandoeningen veroorzaken vaak trombose van de aderen van de onderste ledematen (benen). Het gevolg kan trombo-embolie zijn. Vooral vrouwelijke patiënten worden blootgesteld aan ziekten. In deze categorie is het normale bloedcirculatieproces meer verstoord, evenals homeostase. Deze ziekte komt ook voor bij kinderen. Vaak - als gevolg van complicaties van umbilicale sepsis, of als gevolg van cauterisatie van de subclavia en navelstrengaders. De symptomen van longembolieziekte zijn als volgt:
- Pijn op de borst.
- Temperatuurstijging.
- Aanvallen instorten.
- Tachycardie.
- Bloedspuwing.
- Cyanose.
- Hoesten.
- Vochtige piepende ademhaling.
- Dyspneu.
Er zijn manifestaties die afhankelijk zijn van de individuele symptomen. Dan kunnen we zeggen over de volgende syndromen:
- Hartsyndroom (tegelijkertijd zijn er pijn op de borst, tachycardie, flauwvallen, zwelling van de cervicale aderen, verhoogde hartimpuls, de veneuze pols wordt positief, vooral tegen de achtergrond van massale longembolie).
- Pulmonale pleurale (samen met pijn op de borst, kortademigheid, hoesten met sputum, verergerd door een kleine submassieve embolie, kan blokkering van de perifere vertakte slagader van de longregio worden waargenomen).
- Cerebraal syndroom, typisch voor ouderen (verlies van bewustzijn, aanvallen van hypoxie, toevallen, hemiplegie zijn kenmerkend).
Het is erg moeilijk om deze ziekte zelf te diagnosticeren. En de behandeling zelf mag alleen worden uitgevoerd door een ervaren specialist. Het wordt op een geïntegreerde manier gebouwd.
De basis hiervoor is de mate van ernst, de duur van de ziekte. Conservatieve therapie kan worden gebruikt, die wordt gecombineerd met chirurgische behandeling. Conservatieve therapie is gebaseerd op de inname van anticoagulantia, trombolytica en plaatjesaggregatieremmers, die helpen om de permeabiliteit in het vat te herstellen, de hemostase te normaliseren en de vernietiging van trombuscellen te stoppen. Uiteindelijk worden de geïdentificeerde manifestaties van complicaties behandeld.
Longembolectomie wordt operatief gebruikt. De procedure wordt uitgevoerd door specialisten van gespecialiseerde cardiovasculaire centra. Als systemische hypotensie wordt gedetecteerd, is hoge druk van de rechterventrikel van het hart nodig - een operatie is onmiddellijk vereist. Deze storing is zeer ernstig. Dit type complicatie van veneuze insufficiëntie kan het beste worden voorkomen.
Risicofactoren voor het ontwikkelen van spataderen

Laten we het nu hebben over de risicofactoren voor spataderen. Spataderen kunnen optreden als gevolg van:
- erfelijke aanleg;
- hormonale effecten, in het bijzonder zwangerschap;
- gewichtstoename, zwaarlijvigheid;
- levensstijl, werk dat gepaard gaat met zware lichamelijke activiteit, langdurig op hun voeten staan of hoge omgevingstemperaturen.
Let goed op uw voeten! De meeste mensen die de snelle vermoeidheid van de benen opmerken, de zwaarte van de benen, associëren dit met alles, maar niet met het begin van een ernstige ziekte - spataderen. En als je toch alle schijnbaar kleine problemen van de benen samenbindt, zoals zwelling in de benen, snelle vermoeidheid van de benen, verbranding en warmte in de aderen, blauwachtige doorschijnende kransen, die aanvankelijk nauwelijks merkbaar zijn, dan zijn hier de eerste tekenen van spataderen. Het is noodzakelijk om profylaxe uit te voeren voor de behandeling van spataderen om grote problemen met deze aandoening in de toekomst te voorkomen.
Zorg goed voor je voeten - en ze zullen van je houden!
Behandelingsmethoden
- Compressiemethoden voor de behandeling van spataderen zonder operatie
- Lijst met medicijnen voor spataderen
- Sclerotherapie - wat is het?
- 10 meest effectieve folkremedies voor spataderen
[Video] Dr. Berg - wat zijn de echte oorzaken van spataderen en spataderen?
Preventie van spataderen
Preventie van spataderen is een systeem van methoden. Hierdoor kan het ontstaan en de

ontwikkeling van de ziekte worden voorkomen. Het is gebouwd op:
- Optimale constructie van modi in werk en rust, waardoor de orthostatische belasting het beste kan worden verminderd, wat vooral belangrijk is in het geval van een aangeboren aanleg.
- Keuze uit verschillende lichaamshoudingen als je veel moet zitten.
- De been-tot-been positie verlaten.
- Weigering van alle dingen, waardoor de onderste ledematen, de liesstreek, de taille sterk worden samengedrukt, van kousen met strakke elastische banden.
- Lange wandelingen in comfortabele schoenen, niet strak, zonder hakken en naaldhakken, die alleen op feestdagen zijn toegestaan, op voorwaarde dat ze voor de kortste duur worden gedragen.
- Voorkomen van constipatie, waardoor de bloeddruk in het bekken chronisch stijgt
Het volgende is toegestaan:
- Fietsen (verbetert het werk van het cardiovasculaire systeem).
- Zwemmen.
- Locatie tijdens de rest van de benen op een bepaalde verhoging (ter hoogte van 15-20 cm boven het hart).
- Constante ochtend- of avondoefeningen.
- Hirudotherapie.
- Optimale gewichtsnormalisatie.
- Gezond voedselmenu.
- Stoppen met slechte gewoonten, roken.
- Contrasterende doucheprocedures.
- Vanaf 1,5 liter water per dag.
- Een speciale reeks oefeningen om een effectieve doorbloeding te bevorderen.
- Voorgeschreven medicijnen of kruidengeneesmiddelen om de tonus van de veneuze wand te versterken.
Dit zijn eenvoudige maatregelen. Ze worden aanbevolen voor gebruik in de meeste gevallen wanneer er geen acute contra-indicaties zijn vastgesteld.
Het voorkomen van spataderen is erg belangrijk, vooral in de moderne samenleving. Met de eerste tekenen van spataderen is het, dankzij de naleving van vrij eenvoudige regels, mogelijk om de ontwikkeling van de ziekte te vertragen en de verdere progressie ervan te voorkomen. Om spataderen te voorkomen, probeer hete baden en sauna's te vermijden en blijf niet lang in de zon. Al het bovenstaande helpt de veneuze tonus te verminderen, wat bijdraagt aan bloedstuwing in de benen.
Draag ook, om spataderen te voorkomen, in geen geval geen strakke dingen, zoals sokken en kousen met strakke elastische banden, omdat dergelijke kleding de aderen sterk samendrukt, wat in de toekomst mogelijk geen positief effect heeft op de gezondheid van de benen. Ook mag u geen hoge hakken dragen, de hak mag niet hoger zijn dan vier cm. Het wordt niet aanbevolen om sporten zoals tennis, gewichtheffen, bodybuilding te beoefenen, omdat deze sporten de veneuze druk in de benen verhogen. Je moet niet in kleermakerszit zitten, want als je de ene knie over de andere gooit, ontstaat er een bepaald obstakel voor een normale bloedstroom in de benen.
Handige tips. Als u na een lange werkdag of gewoon aan het eind van de dag zwaar gevoel in uw benen voelt, probeer dan tijdens rust of slaap uw benen hoger te houden dan uw lichaamshouding, dat wil zeggen alsof u zich in een verhoogde toestand bevindt.
Als je op het werk veel moet zitten of juist veel moet staan, probeer dan de positie van je benen zo vaak mogelijk te veranderen, dat wil zeggen, als je staat, ga dan van voet naar voet, loop op je plaats, als je zit, draai dan met je voeten. Ook adviseren artsen om uw voeten na het douchen met koud water af te spoelen.
Bij spataderen zijn er verschillende sporten die een positief effect hebben op de ledematen: zwemmen, wandelen, skiën en fietsen.

De auteur van het artikel: Volkov Dmitry Sergeevich | c. m. n. chirurg, fleboloog
Opleiding: Moscow State University of Medicine and Dentistry (1996). In 2003 ontving hij een diploma van het Educatief en Wetenschappelijk Medisch Centrum van de presidentiële administratie van de Russische Federatie.
Aanbevolen:
Complicaties Van Varicocele - Seks Na Varicocele, Herstel Van Varicocele. Is Het Mogelijk Om Kinderen Te Krijgen Na Varicocèle?

Seks na varicocele, complicaties en herstelComplicaties van varicoceleVaricocele is een mannelijke ziekte die voorkomt bij jongens vanaf negen jaar en bij mannen op jongere leeftijd. De ziekte komt vrij vaak voor, het is een spatader rond de zaadstreng, manifesteert zich vaker aan de linkerkant
Preventie Van Spataderen

Preventie van spataderenPreventieve maatregelen kunnen gericht zijn op het voorkomen van de ontwikkeling van de ziekte of op het remmen van de voortgang van het pathologische proces.Om dit probleem te voorkomen, moeten de volgende regels worden gevolgd:In het beginstadium van de ziekte mag u geen voorkeur geven aan compressieondergoed, elastische kousen of gewoon strakke sokken die na het dragen een afdruk op de huid achterlaten
Verwijdering Van De Meniscus Van De Knie - Verwondingen, Revalidatie En Complicaties

Verwijdering van de meniscus van de knieGerelateerde artikelen:De functie van de menisci van het kniegewricht is schokabsorberend en stabiliserend, bovendien helpen ze de wrijving van de contactbeenderen van de onderste ledematen te verminderen
Behandeling Van Spataderen Met Folkremedies

Behandeling van spataderen met folkremediesInhoud:Behandeling van spataderen met knoflookVasculaire trainingAndere traditionele medicijnreceptenLijst met de gezondste voedingsmiddelenBehandeling van spataderen met knoflookSpataderen verschijnen op de huid als gevolg van verschillende factoren, waarvan de belangrijkste leeftijdsgebonden veranderingen in de structuur van bloedvaten in de negatieve richting zijn
Behandeling Van Spataderen

Behandeling van spataderenSpataderen is een ziekte van bloedvaten, die wordt gekenmerkt door hun vervorming en uitzetting. Gebrek aan de juiste behandeling leidt tot de ontwikkeling van pathologische processen en ernstige complicaties. Daarom is het belangrijk om tijdig medische hulp in te roepen bij een gekwalificeerde fleboloog